口腔・顎顔面領域の放射線診断
顎口腔領域には、歯に関連するもの、顎骨に関連するもの、粘膜など軟部組織に関連するもの、唾液腺に関連するもの、など様々な疾患が生じます。この中には、炎症、嚢胞や良性腫瘍のほか、癌などの悪性腫瘍も含まれます。我々の分野ではこれら様々な疾患に対して、コンピューター断層撮影(CT)、コーンビームCT(CBCT)、 磁気共鳴画像(MRI)、ポジトロン放射断層撮影(PET)を用いた画像診断を行っています。
1. コンピューター断層撮影(CT)
CTはX線を利用して体内部の構造を3次元的に画像化することができる装置です。通常のレントゲン撮影では評価の難しい小病変の検出や病変の3次元的な広がりを評価できます。また画像処理をすることでより詳細な情報を得ることができます。CT検査は、顎骨病変および軟組織病変の術前精密検査や術後フォローアップの画像検査として利用しているほか、インプラント埋入の術前検査や顎変形症の術前検査などにも利用しています。
2. コーンビームCT(CBCT)
歯科用コーンビームCTとも呼ばれており、歯科領域の硬組織構造を3次元的に画像化することができる装置です。上記CTと比較して、高画質、低線量、省スペースですが、撮影範囲に制限があります。CBCTはインプラント埋入の術前検査、埋伏歯抜歯の術前検査、難治性根尖性歯周炎に関する評価などに利用しています。
3. 磁気共鳴画像(MRI)
MRIはX線ではなく磁気と電波を利用して体内の状態を画像化する装置です。あらゆる角度から撮像することが可能ですが、検査時間はCTと比較すると長くなります。放射線被ばくはありませんが、磁気を利用する検査であるために体内金属の有無など、様々な制限や注意事項があります。CTと比較して軟組織構造の描出に優れています。MRIは顎骨病変および軟組織病変の術前精密検査や術後フォローアップの画像検査として利用しているほか、顎関節症における関節円板の評価、三叉神経痛に関連した頭蓋内の評価にも利用しています。
4. ポジトロン放射断層撮影(PET)
体内にポジトロン放出核種薬剤を注射し、体外より薬剤分布を評価する撮影です。糖代謝の活発な癌細胞に、フッ素18(18F)で標識されたブドウ糖類似物質であるフルオロデオキシグルコース(18F-FDG)を取り込ませ、これを体外より検出することで癌細胞の局在を明らかにします。癌などの悪性疾患の診断に利用しています。
口腔がんへの放射線治療
早期口腔がんの小線源治療
小線源治療は、放射性物質を直接腫瘍内に埋め込むことにより、集中的に大線量を付与することが可能で、どんな高精度の外照射法を用いても、今の所、線量分布の優位性においてこの方法を凌駕することはできません。また腫瘍の動きにも対応できることから、動体追跡という凄技も行っていることになります。その結果、切らずにがんを治癒することができ、正常組織を温存することが可能になるのです。
口腔がん、子宮頚がん、前立腺がんが、主な小線源治療の適応ですが、いずれも、外科療法に匹敵する治療成績を示しています。しかしながら、口腔がんに対する小線源治療のできる施設はごくごく限られています。本学における口腔がんの小線源治療は、昭和37年から行われており、当初から医科と歯科が協力しながら、これまでに2千例以上の治療が行われてきました。近年では、本学が日本における症例のほとんどを担っており、我々が最も得意としている治療法です。
舌がんに対しては、イリジウム針と呼ばれる線源を、局所麻酔下に刺入し、そのまま5日間入れ続け、針を抜けば治療は終了です。この間、患者さんには、鼻から入れたチューブから流動食を摂って頂きます。
舌がん以外の口腔がん(口底がん、頬粘膜がん、軟口蓋がん等)には、放射性金粒子をやはり局所麻酔下に刺入します。腫瘍の大きさによって6-20数個位の数になりますが、放射能の半減期が短いため、埋め込んだあとは取り出す必要がありません。歯肉がんや硬口蓋がんでは粘膜が薄いため、直接刺入することはせずに、かわりにマウスピースを作り、マウスピースに金粒子を埋め込んで、これを5日間ほど装着してもらうモールド療法と呼ばれる治療法を行います。いずれの小線源治療においても、入院が必要で、入院期間は、イリジウムの場合、約1週間、金粒子の場合、4日から1週間程度です。副作用としては、治療が始まって1週間から10日ぐらいで局所的な口内炎が出始め、2-3週間程でピークを迎えます。その後ゆっくりと消退し始め、完全に口内炎が消えるのに2ヶ月程かかります。特に、金粒子の刺入は、局所麻酔下で20-30分で終了することから、超高齢者にも適用できる優れた治療法であると考えています。モールド療法に至っては、マウスピースをはめるだけの治療法であり、究極の非侵襲的治療法といえます。
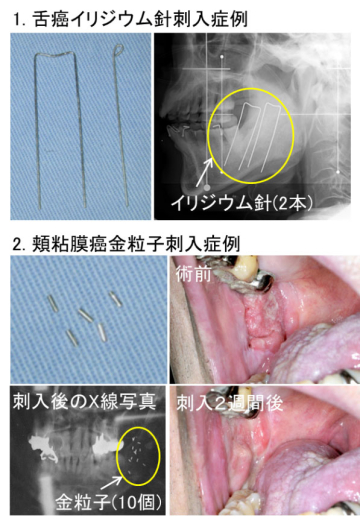
正常組織の障害に対する対策も行っています。舌がんは、辺縁部にできることがほとんどで、ここに針状の線源を刺入すると、下顎の歯肉や骨にも腫瘍と同じ線量が照射されてしまいます。すると、歯茎に穴があいて、骨が壊死してしまうことがしばしば起こっていました。そこで、スペーサーと呼ばれる義歯に似たものを作製し、これを装着することで、歯茎と舌の間に1cm程のスペースができるようにします。これによって、歯茎や骨が受ける線量が半分以下になり、ほとんどの骨壊死が防止できることがわかりました。現在、歯科の顎顔面補綴外来との連携の下、舌がん症例には必ず作製して装着して頂いています。
頚部にリンパ節転移が起きた際には、本学口腔外科や頭頸部外科に紹介し、頚部郭清術という頸だけの手術を受けて頂きます。本学は、口腔がんの症例数において、日本で最多の施設であり、こうした万全の連携体制が敷かれています。
口腔がんへの高精度放射線治療(IMRT)
近年、高精度放射線治療とよばれる極めて精度の高い放射線治療が行われており、正常組織への障害を大きく軽減することに成功しています。ライナックとよばれる外部照射装置が使われますが、これまでは、さまざまな方向から分散して照射する際、照射野内は均一にしか線量を与えることができませんでした。照射野内の任意の部位の線量を自由に変えて照射することが可能になり、腫瘍や正常組織の線量をあらかじめ設定すると、それに合わせた照射計画がコンピューターで計算され、実現できるようになりました。これを強度変調放射線治療(IMRT)とよびます。
口腔がんは、顎骨に囲まれて位置し、さらに咽頭がんより放射線抵抗性であることから、IMRTによっても小線源治療ほどの治癒率を得ることは難しく、当院では、主に術後照射に用いられることが多くなっています。腫瘍の切除断端が陽性であったり、転移リンパ節の外にがん細胞が飛び出している節外浸潤があると、手術のみでは再発の可能性が高くなるため、化学療法と併用して術後照射が行われます。主に口腔外科からの依頼により、IMRTによる術後照射を実施しています。
放射線治療は医系診療部門の放射線治療科(吉村亮一教授)にて行われます。日本では、歯科医師も口腔がんの放射線治療を行うことができ、日本歯科放射線学会が認定する口腔放射線腫瘍認定医が医師とともに治療にあたります。口腔癌を切らずに治したいという患者様がおられましたら、一度下記までご連絡下さい。患者様から直接お問い合わせ頂いてもかまいません。
東京医科歯科大学病院放射線治療科外来 Tel : 03-5803-5683